控制高血壓 遠離腦中風
高血壓的定義是血壓高於140/90毫米汞柱(mmHg)。臺灣約有430萬人罹患高血壓,但近半數的患者根本不知自己已有高血壓。高血壓是引起腦中風最主要的危險因子,患者發生腦中風的機率,是沒有高血壓者的2.4倍。根據統計,8成的初次腦中風、7成的初次心肌梗塞與9成的心臟衰竭等,都與高血壓相關。
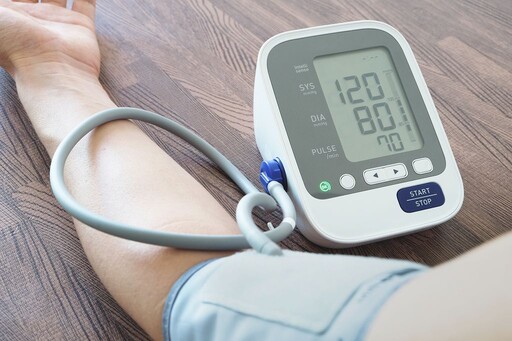
不過,高血壓患者也不必懷憂喪志,只要血壓控制好,就能減少4成腦中風的機率。2002年國際醫學著名期刊刺胳針(Lancet)發表,收縮壓降低2mmHg,可降低10%腦中風的死亡率。另根據UK-TIA trial的數據,收縮壓降低10mmHg,可降低腦中風復發機率28%;舒張壓降低5mmHg,可降低腦中風復發機率34%。PROGRESS的研究則顯示,收縮壓/舒張壓降低12/5mmHg,可降低腦中風復發機率43%。因此,好好控制血壓,是預防腦中風最直接有效的方法。
4成高血壓患者沒有量血壓的習慣
問題在於國人普遍存有高血壓不會致死的錯誤觀念,治療態度不夠積極。中華民國心臟學會的資料指出,台灣430萬高血壓患者中,男性僅21%、女性僅29%,將血壓控制在收縮壓140、舒張壓90mmHg以下的目標值。此外,臺灣有4成患者沒有量血壓的習慣,渾然不知自己的血壓過高。
在此呼籲男性45歲、女性55歲後,應該每天在「早上起床後,晚上睡覺前」,各量1次血壓。清晨因血液凝固度高與交感神經刺激,血壓變化劇烈,晨間血壓若飆高,容易中風;夜間正常的收縮壓與舒張壓,應比日間減少10-20%,此時血壓若過高,引發心血管疾病與腦中風的風險也會顯著增加。
妥善控制危險因子才能預防腦中風
世界腦中風日及腦中風年會指出,每個人一輩子腦中風的機率為「1/6」。腦中風是世界上造成死亡及殘障最主要的原因之一,腦中風存活者中,約有75%會遺留不同程度的殘障;腦中風也是臺灣引發失智症第二常見的原因,帶給個人、家庭及社會極大的負擔(中風病人僅20%會完全復原)。
所以,大家必須高度重視腦中風的威脅,而避免腦中風最好的方法,就是控制危險因子。腦中風可控制的危險因子,包括「三高」:高血壓、高血糖、高血脂,以及吸菸、心律不整、頸動脈狹窄等,設法控制這些危險因子,是預防腦中風的基本原則。
請注意中風的5個可能徵兆!
腦中風的定義是灌注腦部的血管發生病變,致使腦血管突然阻塞(缺血性腦中風)或破裂(出血性腦中風),腦部組織因而缺氧,功能喪失,出現局部神經學症狀,例如半身無力癱瘓、麻木或意識障礙、昏迷。
根據美國中風學會所提供的中風可能徵兆,有以下5種:
半邊臉頰及手腳,麻木或無力。
口齒不清或不能言語、或無法了解別人的言辭。
突然感覺光線黯淡,尤其是只有一邊的眼睛視覺模糊,或逐漸失去視覺。
突發的走路困難、暈眩或喪失平衡感。
突發且毫無原因的劇烈頭痛。
中風機率會隨著血壓升高而增加
血壓高低與發生腦中風或其他心血管疾病的風險,為一連續性的關係。一般而言,血壓每增加10mmHg,腦中風的危險性即增加30%。依據美國Framingham的研究顯示,收縮壓超過160mmHg或舒張壓超過95mmHg,罹患腦中風的機率是沒有高血壓者的3倍;即使是輕度高血壓(收縮壓介於140-160與舒張壓介於90-95mmHg),罹患腦中風的機率仍是沒有高血壓者的1.5倍。血壓愈高,腦中風發生的機率也愈高。
若年齡大於70歲,血壓從115/75mmHg開始計算,每增加20/10mmHg,罹患腦中風或心血管疾病的風險即加倍。高血壓若同時合併有其他的腦中風危險因子,腦中風發生的機率更會顯著增加。高血壓是腦中風多重危險因子中最重要的,而且是可以治療的,控制高血壓,可有效預防初次或再次中風。
腦中風病人的目標血壓為140/90以下
一般民眾血壓長期的理想目標為120/80mmHg以下;腦中風病人血壓長期的理想目標,應控制在140/90mmHg以下。腦中風使用抗凝血劑治療、冠狀動脈心臟病、糖尿病、慢性腎臟病合併蛋白尿等4大類疾病患者,因為心血管疾病風險較高,則應把目標血壓進一步控制在130/80mmHg以下,但在此同時也必須注意病人的耐受度,特別是頸動脈狹窄嚴重的病患,須避免血壓太低,腦血流量供血不足,造成腦組織的缺血狀態。
高血壓病人的治療目標為降低腦中風及冠心症的發生率及死亡率。高血壓病發初期雖無明顯症狀,但是高血壓會加速動脈血管硬化,血管內壁變得狹窄,緊接著可能使得腦、心臟、腎臟等器官得不到足夠的血液供應,最後引發腦中風、心肌梗塞、心臟衰竭或腎臟衰竭,生命遭受嚴重威脅,可惜多數患者直到此時才有所察覺。
防治高血壓須恪遵S–ABCDE守則
治療高血壓時,也應同時治療或控制其他已知的危險因子,如吸菸、肥胖、高血脂或糖尿病等,如此可使預防腦中風及冠心症的療效更為顯著。中華民國心臟學會發表的高血壓治療指引,制訂S–ABCDE生活降壓守則,依順序分別為少鹽(Salt)、少酒(Alcohol)、減重(Body weight)、戒菸(Cigarette)、飲食控制(Diet control)以及持續運動(Exercise),其中以限制食鹽攝取量最為重要。
國人高血壓的最大原因是攝取太多食鹽,每人平均每天攝取12-14公克食鹽,如果減少到6公克,就能降低2-8mmHg的血壓,等於可以少吃1顆降血壓藥物。減重與運動也有助於穩定血壓,體重每少1公斤,能降低1mmHg的血壓。每週如果運動5天以上,每次運動30分鐘,也能降低3-7mmHg血壓。而在藥物治療方面,不論何種藥物,最重要的任務是將血壓降至目標值。
總言之,要防治高血壓,必須養成規律量血壓(初期每天早晚各量1次,每次靜坐10分鐘後,在同一隻手臂上測量,然後把測量的結果連日期、時間一起記錄下來)的習慣,並且保持理想體重,不抽菸,不酗酒,還要吃得健康,盡量少吃鹹及油膩的東西,以及常做有氧運動,以柔軟操、游泳等為佳,那怕只是步行,只要持之以恆,都對身體有益。
此外,高血壓患者必須遵照醫師指示,接受藥物治療,並且定期回門診接受複診,以確保血壓獲得有效控制,若有併發症也能早期發現。血壓控制得宜,可以改善動脈血管內皮的功能,防止動脈血管硬化的進行,不僅能預防腦中風,也可以保護腎臟和心臟(高血壓用藥中的血管收縮素轉換酶抑制劑及血管收縮素接受體拮抗劑,已證實可減輕蛋白尿、延緩腎功能惡化及保護心臟)。
為什麼血壓正常卻中風了?
高血壓雖是引發腦中風的第二重要危險因子(僅次於年齡),但並非所有腦中風都與高血壓有關,仍有20-30%的腦中風患者,血壓是正常的。這是因為還有一些危險因子也會促使腦血管產生病變,包括糖尿病、心臟疾病、高血脂、頸動脈狹窄、抽菸、肥胖、缺乏運動、遺傳等等。危險因子愈多,腦中風發生的機率也愈高,因此腦中風患者如果沒有高血壓,應該做個詳細檢查,找出隱藏的危險因子並採取對策。
至於血壓稍低,不會增加腦中風發生機率。很多年輕女性的收縮壓不到100mmHg,若無貧血或暈厥則不需擔心。但有動脈粥狀硬化血管疾病的高齡患者,則要注意血壓不宜過低,若收縮壓低於80mmHg,可能造成缺血性腦中風。
姿勢性低血壓的患者, 當起身站立或行走時, 收縮壓/ 舒張壓會下降超過20/10mmHg,因而容易頭暈、暈厥、跌倒、骨折,應特別注意安全問題。當發生這種情形,應該檢討所用的降血壓藥物、適當補充水分與鹽分、穿醫療用彈性襪,以及常量血壓。
急性缺血性腦中風不可快速降血壓
在正常狀態下,血壓下降後,大腦血流量會藉由內在機制調節(稱為自動調控)來維持恆定,但在急性缺血性腦中風發生時,自動調控機制被破壞,血壓下降,大腦血流量也會隨之明顯下降,故此時將血壓升高,可提高腦血流量,改善腦組織的缺血狀態,如果快速降低血壓,反而是很危險的,將使得腦血流量減少,造成腦中風惡化。
美國中風學會建議,急性缺血性腦中風期間,若收縮壓在220mmHg以上或舒張壓在120mmHg以上,才需要讓血壓慢慢下降10-15%,否則只要密切觀察評估(避免產生高血壓急症,否則會造成器官組織受損)即可。若使用血栓溶解劑(rt-PA)治療,為了避免腦出血的機率升高,血壓應控制在180/105mmHg以下。
資料來源 : 中國醫訊第154期
最新健康新聞
-
-
「這2族群」性病案例快速增加! 醫告訴你為何性病找上你
(2 小時前) -
「電子血栓」找上年輕人!22歲青年連日熬夜打電動 左下肢取出半米長血栓
(3 小時前) -
雙膝距離大是「O型腿還是X型腿」? 醫告訴你兒童腿型矯正黃金期
(3 小時前) -
春天肝火旺盛長青春痘? 西醫用科學證據教你正確肌膚照護
(4 小時前)